
逆流性食道炎

逆流性食道炎
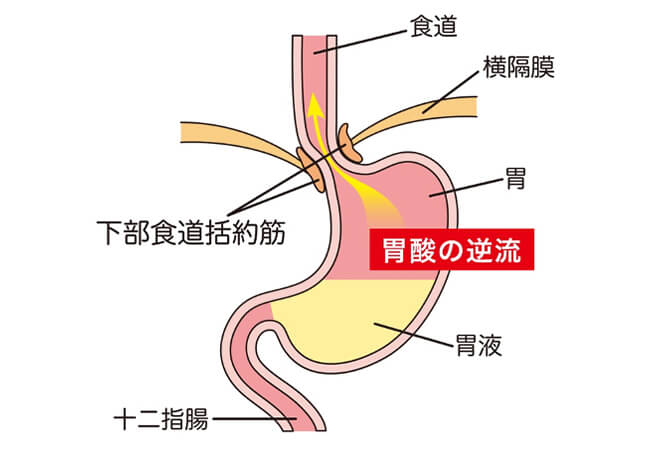
一般的に「逆流性食道炎」として広く知られていますが、医学的には「胃食道逆流症(Gastroesophageal Reflux Disease:GERD)」という枠組みの中に分類されます。胃酸や胃の内容物が食道へ逆流し、胸焼けや呑酸(酸っぱい液体が上がる)などの不快な症状を起こす病気の総称です。
GERDの症状がある方で、内視鏡検査を行うと、以下の2つのタイプに分けられます。どちらも治療の対象となります。
胃酸の逆流によって、食道の粘膜がただれたり(びらん)、傷ついたり(潰瘍)している状態です。内視鏡ではっきりと炎症が確認できます。
胸焼けなどのつらい自覚症状があるにもかかわらず、内視鏡で見ても食道の粘膜に明らかな炎症が見当たらない状態です。
「炎症がないから気のせい」ではありません。知覚過敏などが関与しており、適切な治療が必要です。
※本ページでは、一般的に馴染みのある名称である「逆流性食道炎」という言葉を用いて、これらを含めた病態について解説します。
通常、胃と食道のつなぎ目には「下部食道括約筋(LES)」という筋肉があり、食べ物が通過するとき以外はしっかりと閉じて、胃酸の逆流を防いでいます。 しかし、何らかの原因でこの筋肉の働きが弱まったり、胃の内圧が上昇したりすると、強酸性の胃液が食道へ逆流してしまいます。食道の粘膜は胃粘膜と異なり酸に対する防御機能が弱いため、炎症やただれ(びらん・潰瘍)が生じます。
逆流性食道炎は、一つの原因ではなく、いくつかの要因が重なって発症することがほとんどです。
胃が外側から圧迫されると、胃の内容物が物理的に食道へ押し上げられてしまいます。
通常、胃と食道のつなぎ目にある筋肉(下部食道括約筋:LES)が、逆流を防ぐ「弁」のように働いています。この仕組みが壊れると、容易に逆流が起こります。
本来、食道には逆流してきた胃酸を素早く胃へ戻す機能(蠕動運動)が備わっています。
胃酸の分泌量自体が増えることも、症状悪化の大きな要因です。
特に、日本橋・東京八重洲・神田エリアにお勤めのビジネスパーソンの場合、接待での飲酒、不規則な食事時間、ストレスなどが重なり、発症リスクが高まる傾向にあります。
逆流性食道炎は、体型や生活習慣によって発症しやすくなります。特にリスクが高いのは、以下のような方々です。
2つ以上当てはまり、胸焼けなどの症状がある場合は、一度消化器内科への受診をご検討ください。
逆流性食道炎の症状は多岐にわたります。「もしかして?」と思ったら、早めに消化器内科を受診しましょう。
消化器以外の症状として現れることもあり、ご自身では逆流性食道炎と気づきにくいケースがあります。
【迷われている方へ】 逆流性食道炎(GERD)はこのように「背中の痛み」や「咳」などの非典型症状も多く見られます。そのため、耳鼻咽喉科、呼吸器内科、循環器内科、消化器内科のどこを受診すべきか迷う方も少なくありません。
上記のような思い当たる症状がある方、または他科を受診しても原因が特定できない方は、原因が「胃酸の逆流」にある可能性があります。 一度、消化器内科を受診し、胃カメラ検査による正確な診断を受けることをお勧めします。
「胸焼けがする」という典型的な症状だけでなく、「長引く咳」や「喉の違和感」の原因を調べるためにも、消化器内科での検査は有効です。
1
問診
症状の頻度、程度、食事の内容などを伺います。「他科で異常なしと言われた」という経緯も重要な診断の手がかりとなりますので、遠慮なくお話しください。
2
胃カメラ(上部消化管内視鏡検査)
確定診断のためには、内視鏡検査が最も確実です。
胃カメラ(上部消化管内視鏡検査)により炎症の程度を把握することが可能です。炎症の程度を評価するために世界的に用いられているのが「ロサンゼルス(LA)分類」です。 粘膜の傷(びらん・潰瘍)の長さや広がりによって、以下の6段階に分類されます。

| グレード | 状態の説明 |
|---|---|
| Grade N | 正常。粘膜傷害なし。 |
| Grade M | 色調の変化のみで、明らかな粘膜傷害(びらん)はない(Minimal Change)。 |
| Grade A | 軽症。5mm未満の粘膜傷害がある。 |
| Grade B | 中等症。5mm以上の粘膜傷害がある。 |
| Grade C | 重症。粘膜傷害がひだを越えてつながっているが、食道の全周の75%未満。 |
| Grade D | 最重症。粘膜傷害が食道の全周の75%以上に及んでいる。 |
炎症が重度(Grade C・D)であるほど、また炎症を繰り返す期間が長いほど、バレット食道の発生リスクや、将来の食道腺がんの発生するリスクが高まります。特に重度(Grade C・D)の逆流性食道炎の方は、症状を取るだけでなく、「粘膜の傷を完全に治癒させること(粘膜治癒)」が治療の目標となります。 症状が消えたからといって自己判断で薬を止めると、すぐに再発し、がんのリスクを高めてしまいます。医師の指示通りにしっかりと薬を飲み続け、定期的に内視鏡検査を受けることが、がん予防の唯一の方法です。
治療の基本は、薬物療法で「胃酸をコントロールすること」と「逆流を防ぐこと」、そして生活習慣の改善で「再発を防ぐこと」の2本柱です。 当院では、患者様の重症度(LA分類)や、具体的な症状(胸焼け、喉の違和感、背中の痛みなど)に合わせて、最適なお薬を処方します。
治療のベースとなるのが、プロトンポンプ阻害薬(PPI) またはカリウムイオン競合型アシッドブロッカー(P-CAB)と呼ばれる、胃酸の分泌そのものを強力に抑えるお薬です。※非常に効果的な薬ですが、長期使用には副作用のリスクも伴うため、定期的な診察で必要性を判断しながら処方します。
胃や食道の動きを改善し、逆流したものを速やかに胃へ戻す働きを助けます。酸分泌抑制薬と組み合わせることで、単独使用時よりも約3割程度、治療効果が高まるというデータがあります。胃の動きの悪い方や、胆汁や食べ物の逆流も伴う場合、胃酸を抑えるだけでは不十分で、逆流そのものを抑制するタイプの薬が有効です。
のどの違和感が強く出るタイプや、口の中に苦いものが込み上げてくるようなタイプの逆流性食道炎の治療には、漢方薬を併用するケースもあります。西洋薬だけでは取りきれない繊細な症状に対し、体質に合わせた漢方薬を併用することで、症状が楽になるケースが多くあります。
逆流性食道炎は、「攻撃因子(胃酸)」と「防御因子(食道粘膜の強さ)」のバランスが崩れることで発症します。アルギン酸ナトリウム(アルロイドG内用液)などで食道の粘膜を直接コーティングして保護します。胃酸を抑えるだけではバランスが取りきれない方や、「背中まで痛みが響く」ような強い炎症がある方に特に有効です。
軽症(Grade M・A)の方には、毎日薬を飲み続けるのではなく、症状がつらい時や、会食・飲み会の前後だけピンポイントで服用する「オンデマンド療法」を提案しています。ご自身の判断で服用タイミングを調整できるため、お薬に縛られたくない方や忙しいビジネスパーソンにも適した合理的な治療法です。
一方、重症(Grade C・D)の方や再発を繰り返す方に対しては、症状の有無にかかわらず毎日服用を続ける「維持療法」が必要です。これは、薬で一時的に症状が消えても食道の炎症自体はまだ治癒していないことが多く、中途半端に治療を止めると将来的な「がん化(バレット食道がん)」のリスクが高まるためです。
※酸分泌抑制薬は非常に効果的ですが、漫然と長期間使用し続けることは副作用のリスクも伴います。当院では定期的な診察で経過を見守り、効果と安全性のバランスを考慮しながら、本当に必要な期間・必要な量だけを処方するよう心がけています。
上記の治療法で手を尽くしても症状が取りきれない難治の患者様に関しましては、特殊検査が可能な専門施設へご紹介する場合があります。
診察室で「この病気はずっと付き合っていくしかないんですよね?」「薬をやめるとまた再発するから、治らないんですよね?」というご質問をよくいただきますが、結論から申し上げますと、決してそのようなことはありません。
高血圧や糖尿病が、食生活や運動不足から生じる「生活習慣病」であるのと同様に、逆流性食道炎もまた、長年の生活習慣(特に肥満や食事内容)が原因で発症するケースが大半です。薬で症状を抑えることは簡単ですが、原因となっている「肥満」や「生活習慣」が変わらなければ、薬をやめた途端に再発するのは当然のことです。
逆に言えば、生活習慣という「根本原因」を取り除くことができれば、多くの方が薬を必要としない状態まで持っていくことが可能です。当院では、ただ薬を出し続けるのではなく、患者様が「薬に頼らない生活」を取り戻すためのサポートを重視しています。
治療において、薬物療法と同じくらい重要視されているのが「適正な体重管理」です。近年の研究では、肥満の方が体重の約10%の減量に成功すると、約65%の方で症状が完全に消失したと報告されています。 また、症状が完全には消えない場合でも、軽減を実感する方を含めると、減量の有効性は約80%にも達するというデータがあります。
「痩せたほうがいいのは分かるけれど、どれくらい痩せればいいの?」そう思われる方のために、逆流性食道炎の治療における具体的な目標数値を作成しました。
ご自身の身長の行を見て、現在の体重に近い数字を確認してください。
| 身長 | 適正体重 (BMI 22) |
肥満ライン (BMI 25) |
【例】軽度肥満の方の 第一目標 (-10%) |
|---|---|---|---|
| 150 cm | 49.5 kg | 56.3 kg〜 | 現在 60kg → 54.0kg |
| 155 cm | 52.9 kg | 60.1 kg〜 | 現在 60kg → 54.0kg |
| 160 cm | 56.3 kg | 64.0 kg〜 | 現在 65kg → 58.5kg |
| 165 cm | 59.9 kg | 68.1 kg〜 | 現在 70kg → 63.0kg |
| 170 cm | 63.6 kg | 72.3 kg〜 | 現在 75kg → 67.5kg |
| 175 cm | 67.4 kg | 76.6 kg〜 | 現在 80kg → 72.0kg |
| 180 cm | 71.3 kg | 81.0 kg〜 | 現在 85kg → 76.5kg |
※元々痩せ型の方が無理に減量する必要はありません。その場合は、姿勢や食事内容の改善が優先されます。
「たった1割」と思うかもしれませんが、胃にかかる負担は劇的に変わります。まずは3ヶ月かけて、この「マイナス10%」を目指して生活を変えてみませんか?
軽症(Grade A/M)であれば、生活習慣の改善だけで治ることもあります。 ただし、既に食道の炎症が強い場合(Grade B以上)は、薬物療法なしでの自然治癒は困難です。まずは自力で以下の対策を試し、改善しない場合は受診してください。
はい、密接な関係があります。 ストレスは以下の3つのメカニズムで症状を悪化させます。
はい、近年20代〜30代の若い世代で急増しています。 かつては高齢者の病気とされていましたが、以下の理由から若年層の発症が増えています。
自然治癒することは少なく、繰り返すことが多い病気です。 一時的に症状が治まっても、原因(筋肉の緩みや生活習慣)が解決していなければ、すぐに再発します。放置すると食道粘膜の炎症が進み、食道がんのリスクを高める「バレット食道」へ進行する恐れがあるため、放置は推奨できません。
病気そのものは遺伝しませんが、「体質」や「生活環境」は似ることがあります。 「酸の逆流を防ぐ筋肉が弱い体質」や「胃酸が出やすい体質」は遺伝する可能性があります。また、家族は食生活(味付けや食事時間)が似ているため、結果として親子で発症するケースは少なくありません。
軽症であれば市販薬でも症状が改善するケースはあります。H2受容体拮抗剤(H2ブロッカー)と呼ばれる薬や、炭酸水素ナトリウム・沈降炭酸カルシウムなどの制酸薬の成分を含むものが一般的に用いられます。2週間飲んでも症状が続く場合は、必ず消化器内科を受診してください。
必ずしも一生飲み続けるわけではありません。 軽症であれば、症状が治まった段階で減薬・休薬し、症状が出た時だけ飲む「オンデマンド療法」へ移行可能です。ただし、重症(Grade C/D)の方や食道裂孔ヘルニアがある方は、再発防止のために「維持療法」として継続服用をお勧めする場合があります。
一般的に安全な薬ですが、長期服用には注意が必要です。 胃酸を抑える薬(PPI)の長期服用により、カルシウムの吸収低下(骨折リスク)、貧血、腸内環境の変化(下痢)などが起こる可能性が報告されています。当院では、漫然と処方するのではなく、定期的な診察で必要最小限の投与量に調整しています。
はい、タイプによっては非常に有効です。 特に「のどの詰まり感(半夏厚朴湯などが有効)」や「ストレスによる胃腸不調(六君子湯などが有効)」には、西洋薬よりも漢方薬が効くケースがあります。当院では西洋薬と漢方を組み合わせた治療も行っています。
ほとんどの方は薬で治療できますが、極一部で手術が検討されます。 薬物療法を行っても改善しない難治性のケースや、食道裂孔ヘルニアが極端に大きい場合などは、外科的な手術(噴門形成術など)が検討されることがあります。その場合は、連携する高次医療機関をご紹介いたします。
確実な診断と、がんの除外のために一度は受けることを強く推奨します。 症状だけで「逆流性食道炎」と診断して薬を出すことも可能ですが、万が一症状の原因が「胃がん」や「食道がん」だった場合、発見が遅れて取り返しがつかなくなります。一度検査をして「がんではない」と確認できれば、安心して治療に専念できます。
「非びらん性胃食道逆流症(NERD)」の可能性があります。 粘膜に目に見える傷がなくても、知覚過敏によって強い症状が出ることがあります。これは「気のせい」ではなく立派な病気です。通常の治療薬に加え、知覚過敏を改善するお薬や漢方薬で治療を行います。
はい、なることがあります。 胃酸が混じった酸っぱい臭いや、消化不良によるガスの臭いが口まで上がってくることで、独特の口臭(酸臭)が生じることがあります。歯科で異常がない場合は、胃腸の病気を疑います。
はい、逆流性食道炎が原因の「胃食道逆流症性咳嗽」の可能性があります。 逆流した胃酸が喉や気管を刺激したり、神経反射を起こしたりすることで、慢性の咳が続きます。「風邪薬を飲んでも咳が止まらない」という方が、胃酸を抑える薬で劇的に改善するケースは珍しくありません。
「非心臓性胸痛」といって、胸の締め付け感が生じることがあります。 食道の痙攣や強い酸刺激によって、狭心症に似た胸痛が起こります。循環器内科で心電図などの検査を受け、心臓に異常がない場合は、逆流性食道炎の可能性が高いです。
「絶対禁止」ではありませんが、控えたほうが良いものはあります。 以下の食品は症状を悪化させる代表格です。
原則として、治療中は控えるのがベストです。 アルコールは下部食道括約筋を緩め、さらに胃酸分泌も増やします。どうしても飲む場合は、「醸造酒(ビール・日本酒・ワイン)」よりも「蒸留酒(焼酎・ウイスキー)の水割り」を選び、炭酸割りは避けるようにしましょう。また、おつまみは脂っこいものを避けてください。
「左側を下」にして、上半身を少し高くすると逆流しにくいです。 胃の形状的に、身体の左側を下にして寝ると胃酸が食道へ逆流しにくくなります。また、枕の下にタオルやクッションを入れ、上半身全体を15〜20cmほど高くするのも物理的な逆流防止に有効です。
軽い運動は推奨されますが、腹圧がかかる運動は避けてください。 ウォーキングやジョギングなどの有酸素運動は、肥満解消や便秘改善につながるため推奨されます。 一方、筋トレ(腹筋運動)や重いものを持ち上げるウェイトトレーニングは、腹圧を高めて逆流を悪化させるため、症状が強い時は控えてください。
TOP